زنان
افتادگی قدامی واژن

خلاصه
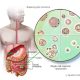
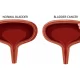
افتادگی قدامی واژن چیست؟ افتادگی قدامی واژن یا Anterior vaginal prolapse، که با نام فتق مثانه یا افتادگی مثانه و یا cystocele نیز شناخته میشود، هنگامی است که مثانه از جایگاه معمول خود در لگن پایین میافتد و به دیواره واژن فشار میآورد.
اندامهای لگن از جمله مثانه، رحم و رودهها معمولاً توسط ماهیچهها و بافتهای همبند کف لگن در جای خود نگه داشته میشوند. افتادگی قدامی واژن زمانی رخ میدهد که کف لگن ضعیف میشود یا اگر فشار زیادی به کف لگن وارد شود. این اتفاق میتواند بهمرور زمان، در طول زایمان واژنی یا در اثر یبوست مزمن، سرفههای شدید یا بلند شدنهای ناگهانی و سنگین رخ دهد.
البته باید اشاره کرد که افتادگی قدامی واژن یا فتق مثانه قابل درمان است. برای یک افتادگی خفیف یا متوسط، درمان غیر جراحی اغلب مؤثر است. در موارد شدیدتر، ممکن است جراحی برای نگه داشتن واژن و سایر اندامهای لگنی در جایگاه مناسب آنها لازم باشد.
فهرست محتوا
علائم
در موارد خفیف افتادگی قدامی واژن، ممکن است شما متوجه هیچ علامت یا نشانهای نشوید. هنگامی که علائم و علائم رخ میدهد، ممکن است شامل موارد زیر باشد:
* احساس پری یا سنگینی یا فشار در لگن و واژن
* در برخی موارد، برآمدگی بافت در واژن شما که میتوانید آن را ببینید یا حس کنید
* افزایش فشار لگن هنگام فشار آوردن، سرفه کردن، در جنبش بودن یا بلند کردن
* مشکلات ادراری، از جمله مشکل در شروع جریان ادرار، این احساس که پس از ادرار کردن مثانه خود را کاملاً خالی نکردهاید، احساس نیاز مکرر به ادرار کردن یا نشت ادرار (بی اختیاری ادراری)
علائم و نشانهها اغلب پس از ایستادن برای مدت طولانی قابل توجه هستند و ممکن است هنگام دراز کشیدن از بین بروند.
چه زمانی به پزشک مراجعه کنیم
یک مثانه افتاده میتواند ناراحت کننده باشد، اما بهندرت دردناک است. میتواند تخلیه مثانه شما را دشوار کند، که ممکن است منجر به عفونت مثانه شود. اگر علائم یا نشانههایی دارید که شما را اذیت میکند یا بر فعالیتهای روزانه شما تأثیر میگذارد، با پزشک خود قرار ملاقات بگذارید.
دلایل
کف لگن شما از ماهیچهها، رباطها و بافتهای همبند تشکیل شده که مثانه و دیگر اندامهای لگنی شما را حمایت میکنند. اتصالات بین اندامهای لگنی و رباطها میتوانند بهمرور زمان یا در نتیجه ضربه ناشی از زایمان یا فشار مزمن ضعیف شوند. هنگامی که این اتفاق میافتد، مثانه شما میتواند از حد معمول پایینتر بیاید و به داخل واژن شما برود (افتادگی قدامی).
دلایل فشار به کف لگن عبارتند از:
* بارداری و زایمان واژنی
* اضافه وزن یا چاقی
* جابجایی سنگین مکرر
* زور زدن در هنگام دفع مدفوع
* سرفه مزمن یا برونشیت
عوامل خطر
این عوامل ممکن است خطر افتادگی قدامی واژن را افزایش دهند:
* بارداری و زایمان. زنانی که زایمان واژنی یا بهکمک ابزار داشتهاند، بارداریهای متعدد داشتهاند، یا نوزادان آنها وزن بالایی در هنگام تولد داشتهاند، در معرض خطر بالاتر افتادگی قدامی واژن قرار دارند.
*افزایش سن. خطر افتادگی قدامی واژن با افزایش سن افزایش مییابد. این امر بهخصوص پس از یائسگی، هنگامی که تولید استروژن در بدن شما که به قوی نگه داشتن کف لگن کمک میکند، کاهش مییابد، صدق میکند.
* هیسترکتومی. برداشتن رحم ممکن است به ضعف کف لگن شما کمک کند، اما همیشه اینطور نیست.
* ژنتیک. برخی از زنان با بافتهای همبند ضعیفتر به دنیا میآیند که آنها را مستعد افتادگی قدامی واژن میکند.
* چاقی. زنانی که اضافه وزن یا چاقی دارند در معرض خطر بالاتر افتادگی قدامی واژن یا فتق مثانه هستند.
تشخیص
تشخیص افتادگی قدامی واژن ممکن است شامل موارد زیر باشد:
* یک معاینه لگنی. ممکن است در حین دراز کشیدن و احتمالاً در هنگام ایستادن مورد معاینه قرار بگیرید. در طول معاینه، پزشک شما بهدنبال یک برآمدگی بافتی در واژن شما میگردد که نشان دهنده افتادگی اندام لگنی است. احتمالاً از شما خواسته میشود که همانند نشستن بر روی کاسه توالت بنشینید تا دکتر ببیند اینکار چقدر بر میزان افتادگی تأثیر میگذارد. برای بررسی قدرت عضلات کف لگن، از شما خواسته میشود که فشار را بهطور ارادی متوقف کنید.
* پر کردن یک پرسشنامه. شما ممکن است فرمی را پر کنید که به پزشک شما کمک میکند تا سابقه پزشکی شما، میزان افتادگی مثانه شما و میزان تأثیر آن بر کیفیت زندگی شما را ارزیابی کند. این اطلاعات همچنین به راهنمایی در تصمیمات درمانی نیز کمک میکند.
* آزمایش ادرار و مثانه. اگر افتادگی قابل توجهی دارید، ممکن است مورد آزمایش قرار بگیرید تا ببینید مثانه شما تا چه حد خوب و کامل خالی میشود. اگر به نظر میرسد که ادرار بیشتری را در مثانه خود نسبت بهحالت عادی پس از ادرار حفظ میکنید، همچنین ممکن است پزشک یک آزمایش بر روی نمونه ادرار انجام دهد تا بهدنبال نشانههای عفونت مثانه بگردد،
درمان
درمان به این بستگی دارد که آیا شما علائمی دارید یا خیر، افتادگی قدامی واژن شما چقدر شدید است و آیا بیماریهای مرتبط مانند بی اختیاری ادراری یا بیش از یک نوع افتادگی اندام لگنی دارید یا خیر.
موارد خفیف – آنهایی که علائم کم یا بدون علامت دارند – معمولاً نیاز به درمان ندارند.
اگر علائم افتادگی قدامی دارید، گزینههای درمان ابتدایی عبارتند از:
- تمرینات ماهیچه کف لگن. این تمرینات که اغلب تمرینات کگل (Kegel یا Kegels) نامیده میشوند، به تقویت ماهیچههای کف لگن شما کمک میکنند، بنابراین میتوانند بهتر از مثانه و سایر اندامهای لگنی شما حمایت کنند. پزشک شما یا یک فیزیوتراپیست میتواند دستورالعملهایی برای چگونگی انجام این تمرینات به شما بدهد و به شما کمک کند تا تعیین کنید که آیا آنها را بهدرستی انجام میدهید یا خیر.
تمرینات کگل ممکن است در زمانی که تمرینات توسط یک فیزیوتراپیست آموزش دادهمیشود و با بیوفیدبک تقویت میشود، در تسکین علائم موفقتر باشد. بیوفیدبک شامل استفاده از دستگاههای مانیتورینگ است که به شما کمک میکند عضلات مناسب را با شدت و مدت زمان بهینه سفت کنید. این تمرینات میتوانند به بهبود علائم شما کمک کنند، اما ممکن است اندازه افتادگی یا پرولاپس را کاهش ندهند.
- یک دستگاه حمایتی (pessary یا شیاف مهبلی). شیاف مهبلی یک حلقه پلاستیکی یا لاستیکی است که برای حمایت از مثانه در واژن شما قرار میگیرد. شیاف مهبل افتادگی واقعی را رفع یا درمان نمیکند، اما حمایت اضافی دستگاه میتواند به تسکین علائم کمک کند. پزشک شما یا سایر متخصصین نحوه استفاده از آن را شما نشان میدهند و به شما یاد م دهند تا چگونه آن را تمیز و دوباره استفادهکنید.

چه زمانی جراحی لازم است
اگر با وجود گزینههای درمانی بالا هنوز علائم قابل توجه و ناراحت کنندهای دارید، ممکن است برای رفع افتادگی واژن نیاز به جراحی داشتهباشید.
* جراحی چگونه انجاممیشود. اغلب، جراحی بهصورت واژینال انجاممیشود و شامل برداشتن مثانه افتاده بهجای خود با استفاده از بخیه و برداشتن هر گونه بافت واژنی اضافی است. پزشک شما ممکن است از نوع خاصی از پیوند بافتی برای تقویت بافتهای واژنی و افزایش حمایت در صورتی که بافتهای واژنی شما بسیار نازک به نظر برسند، استفاده کند.
* اگر شما یک رحم افتاده دارید. برای افتادگی قدامی مرتبط با یک رحم دچار افتادگی، پزشک شما ممکن است برداشتن رحم (هیسترکتومی) را علاوه بر ترمیم عضلات آسیب دیده کف لگن، رباطها و سایر بافتها توصیه کند.
* اگر بی اختیاری ادرار دارید. اگر افتادگی قدامی واژن شما با بی اختیاری استرسی همراه است – نشت ادرار در طول فعالیت شدید – پزشک شما ممکن است یکی از روشها را برای حمایت از مجرای ادراری (تعلیق مجرای ادرار) و تسکین علائم بی اختیاری شما توصیه کند.
* اگر باردار هستید یا به باردار شدن فکر میکنید، ممکن است لازم باشد جراحی را تا بعد از بچهدار شدن به تأخیر بیندازید. ورزشهای کف لگن یا یک شیاف مهبلی ممکن است به تسکین علائم شما در این میان کمک کند. مزایای جراحی میتواند تا سالها ادامه داشتهباشد، اما خطر بروز دوباره افتادگی واژن وجود دارد که ممکن است در برخی موارد بهمعنای جراحی دیگری باشد.
سبک زندگی و درمانهای خانگی
تمرینات کگل تمرینهایی هستند که میتوانید در خانه برای تقویت عضلات کف لگن خود انجام دهید. ماهیچه کف لگن تقویت شده حمایت بهتری از اندامهای لگنی شما و تسکین علائم مربوط به افتادگی قدامی واژن فراهم میکند.
برای انجام تمرینات کگل مراحل زیر را دنبال کنید:
* عضلات کف لگن خود را منقبض کنید، یعنی همان عضلاتی که برای جلوگیری از ادرار کردن بهطور ارادی از آنها استفاده میکنید.
* انقباض را بهمدت پنج ثانیه نگهدارید و سپس بهمدت پنج ثانیه به آنها استراحت کنید (اگر اینکار خیلی سخت است، با نگه داشتن بهمدت دو ثانیه و استراحت بهمدت سه ثانیه تمرین شروع کنید).
* سپس برای نگه داشتن انقباض بهمدت ۱۰ ثانیه در یک زمان تلاش کنید.
* هر روز سه مجموعه ۱۰ تایی از تمرینات را انجام دهید.
از پزشک خود در مورد چگونگی انجام صحیح تمرین کگل و بازخورد در مورد اینکه آیا از عضلات مناسب استفاده میکنید یا خیر، سؤال کنید. هنگامی که روش مناسب را یاد گرفتید، میتوانید تمرینات کگل را بهطور محتاطانه در هر زمانی انجام دهید، چه پشت میز خود نشسته باشید و چه روی مبل در حال استراحت.
برای کمک به جلوگیری از پیشرفت یک افتادگی قدامی واژن یا فتق مثانه، میتوانید این تغییرات سبک زندگی را نیز امتحان کنید:
* درمان و پیشگیری از یبوست. غذاهای سرشار از فیبر میتوانند کمک کننده باشند.
* از بلند کردن اجسام سنگین اجتناب کنید و بهدرستی بلند شوید. هنگام بلند کردن، از پاهای خود بهجای کمر یا پشت استفادهکنید.
* کنترل سرفه کردن: برای سرفه مزمن یا برونشیت درمان شوید و سیگار نکشید.
* وزن خود را مدیریت کنید. در صورت نیاز، برای تعیین وزن ایده آل خود با دکترتان صحبت کنید و در مورد استراتژیهای کاهش وزن مشاوره بگیرید.
آماده شدن برای قرار ملاقات
اگر علائم یا نشانههایی از افتادگی قدامی واژن دارید که شما را اذیت میکند یا در فعالیتهای عادی شما اختلال ایجاد میکند، با پزشک یا متخصص زنان خود قرار ملاقات بگذارید.
این اطلاعات به شما کمک میکند برای قرار ملاقات آماده شوید و بدانید چه انتظاری از پزشک خود داشتهباشید.
کاری که میتوانید انجام دهید
* هر نشانهای که داشتید و مدت زمان آن را یادداشت کنید.
* اطلاعات کلیدی پزشکی، از جمله سایر بیماریهایی که برای آنها تحت درمان هستید و نام داروها، ویتامینها یا مکملهایی که بهطور منظم مصرف میکنید را یادداشت کنید.
* در صورت امکان یکی از دوستان یا بستگان خود را بههمراه داشتهباشید. همراه داشتن یک شخص دیگر ممکن است به شما کمک کند تا اطلاعات مهم را بهخاطر بسپارید یا جزئیاتی را در مورد چیزی که در طول قرار ملاقات از دست دادهاید را دوباره کسب کنید.
* سؤالات خود را بنویسید تا در صورت کوتاه شدن زمان، مهمترین آنها را لیست کنید.
برای افتادگی قدامی واژن چند سؤال اساسی باید پرسید:
* محتملترین علت علائم من چیست؟
* آیا علل احتمالی دیگری هم وجود دارد؟
* آیا برای تایید تشخیص نیاز به آزمایش دارم؟
* شما چه روش درمانی را توصیه میکنید؟
* اگر درمان اول جواب نداد، در ادامه چه درمانی را توصیه میکنید؟
* آیا من در معرض خطر عوارض ناشی از این بیماری هستم؟
* احتمال عود افتادگی قدامی واژن پس از درمان چقدر است؟
* آیا باید محدودیتهای فعالیتی را رعایت کنم؟
* چه کاری میتوانم در خانه برای تسکین علائم بیماری انجام دهم؟
* آیا باید با یک متخصص ملاقات کنم؟
علاوه بر سؤالاتی که از قبل آماده میکنید، اگر نیاز به شفافسازی دارید، در صورت نیاز به شفافسازی، از سؤال دیگر در هنگام قرار ملاقات خود دریغ نکنید.
از پزشک خود چه انتظاری داشتهباشید
در طول قرار ملاقات، پزشک شما ممکن است چند سؤال بپرسد، مانند:
* چه زمانی برای اولین بار متوجه علائم بیماری خود شدید؟
* آیا نشت ادرار دارید؟
* آیا عفونتهای مکرر مثانه دارید؟
* آیا در حین رابطه جنسی دچار درد یا نشت ادرار میشوید؟
* آیا سرفه مزمن یا شدید دارید؟
* آیا در هنگام مدفوع کردن دچار یبوست و فشار میشوید؟
* به نظر میرسد چه چیزی علائم شما را بهبود میبخشد؟
* به نظر میرسد چه چیزی علائم شما را بدتر میکند؟
* آیا مادر یا خواهرتان مشکل کف لگن دارند؟
* آیا فرزند خود را از طریق واژن (زایمان طبیعی) به دنیا آوردهاید؟
* آیا میخواهید در آینده صاحب فرزند شوید؟
* چه چیز دیگری شما را نگران میکند؟
پزشکی
بهترین درمان زگیل تناسلی چیست؟

فهرست محتوا
بهترین درمان زگیل تناسلی
زگیل تناسلی یا مولوسکوم کانتاژیوزوم (Molluscum contagiosum) یک عفونت پوستی ویروسی است که به طور عمومی به وسیلهٔ ویروس مولوسکوم (Molluscum contagiosum virus) ایجاد میشود. این عفونت معمولاً بیماری خطی و خود محدود است و بیماریهای جدی ندارد. با این حال، اگر شما یا کسی دیگر علائم این عفونت را دارید و یا به دلایل ظاهری یا نگرانیهای دیگر اقدام به درمان میکنید، روشهای مختلفی برای این کار وجود دارد. این شامل موارد زیر میشود:
۱. تراشیدن (Curettage): این روش معمولاً توسط یک پزشک یا متخصص پوست انجام میشود. پزشک از یک وسیله به نام کورتاژ (curette) استفاده میکند تا زگیلها را برش دهد یا تراشیده و سپس محل تراشیده شده را پوشش دهد.
۲. ازدیاد انتیویروسی: در برخی موارد، پزشک ممکن است داروهای انتیویروسی مانند پودوفیلوکس (Podophyllotoxin) یا ایمیکوینود (Imiquimod) را به شما تجویز کند تا به خودتان درمانی دهید. این داروها کمک به از بین بردن ویروس و کاهش انتقال عفونت به دیگران میکنند.
۳. کرمهای ضد زگیل: برخی از کرمها و روغنهای ضد زگیل ممکن است برای درمان خودکار زگیلها مفید باشند.
۴. لیزر یا کریوتراپی: در برخی موارد، از تکنیکهای لیزر یا کریوتراپی (استفاده از سرما) برای از بین بردن زگیلها استفاده میشود.
در هر صورت، توصیه میشود که با پزشک یا متخصص پوست خود مشورت کنید تا بهترین روش درمان برای شما تعیین شود. علاوه بر این، در طول درمان و بعد از آن، نکات بهداشتی مهمی را رعایت کنید تا انتقال عفونت به دیگران و گسترش زگیلها به سایر قسمتهای بدن خود یا دیگران جلوگیری شود.
ایا زگیل تناسلی درمان میشود
بله، زگیل تناسلی (Genital warts) درمان پذیر هستند. زگیل تناسلی ناشی از عفونت ویروس پاپیلوماویروس انسانی (HPV) هستند و میتوانند با درمان مناسب تحت نظر پزشک کاهش یابند یا حتی از بین بروند. انواع مختلفی از روشهای درمانی برای زگیلهای تناسلی وجود دارند، که توسط پزشک یا متخصص پوست تعیین میشوند.

بعضی از روشهای درمانی شامل موارد زیر هستند:
۱. کریوتراپی: در این روش، زگیلها با استفاده از نیتروژن مایع یا گاز مایع خنک شده تجمید میشوند.
۲. لیزر: در این روش، لیزر برای تخریب زگیلها به کار میرود.
۳. کرمهای ضد ویروسی: پزشک میتواند کرمهای ضد ویروسی مخصوصی تجویز کند که برای استفاده در خانه مناسب هستند.
۴. تریکلراستیک اسید: این ماده به صورت محلی بر روی زگیلها استفاده میشود تا به تدریج زگیلها را از بین ببرد.
۵. پودوفیلوکس (Podophyllotoxin): این دارو به عنوان یک ژل یا کرم موجود است و برای درمان زگیلها تحت نظر پزشک تجویز میشود.
مهمترین نکته این است که بهترین راه برای درمان زگیلهای تناسلی مشورت با پزشک یا متخصص پوست و پیروی از دستورات و تجویزات آنها است. همچنین، از تماس جنسی در طی درمان و تا تأیید کامل بهداشت تجنب کنید تا انتقال عفونه به دیگران و گسترش زگیلها به سایر قسمتهای بدن شما یا دیگران جلوگیری شود.
درمان خانگی زگیل تناسلی مردان
درمان زگیل تناسلی به شکل خانگی میتواند در برخی موارد مفید باشد، اما توجه داشته باشید که بهترین راه برای درمان این عفونت توسط پزشک یا متخصص پوست است. درمان خانگی ممکن است به عنوان یک راه کمکی به کنترل علائم مورد استفاده قرار گیرد. برخی از روشهای خانگی برای مدیریت زگیل تناسلی در مردان عبارتند از:
۱. ضد زگیلها: برخی کرمها و ژلهای ضد زگیل که بدون نیاز به نسخه پزشکی در داروخانهها موجود هستند، ممکن است به عنوان راهی جهت کاهش اندازه و تعداد زگیلها مفید باشند. پیشنهاد میشود که دستورات استفاده را به دقت دنبال کنید.
۲. زغالنباتی: برخی افراد ادعا کردهاند که پوست زغالنباتی به عنوان یک درمان خانگی موثر برای زگیل تناسلی مفید است. با این حال، تأثیر این درمان خانگی علمی تایید نشده است و ممکن است به نتیجههای مختلف منجر شود.
۳. آلوئهورا: از ژل آلوئهورا طبیعی برای کاهش خارش و التهاب در ناحیه زگیلها استفاده میشود. این ممکن است به تسکین علائم کمک کند، اما این تاثیری بر روی ویروس زگیل تناسلی ندارد.
۴. حمام گرم: حمام گرم با اضافه کردن نمک اپسوم به آب ممکن است به کاهش خارش و تسکین علائم کمک کند. این اقدام به بهبود کیفیت زندگی موقت شما کمک میکند.
توجه داشته باشید که روشهای درمانی خانگی تنها برای مدیریت علائم مورد استفاده قرار میگیرند و نمیتوانند عفونت را کاملاً از بین ببرند. همچنین، از تماس جنسی در طول درمان خودداری کنید تا از انتقال عفونت به دیگران جلوگیری شود. به هر حال، بهترین راه برای درمان زگیل تناسلی و جلوگیری از گسترش آن از نظر پزشکی استفاده از روشهای تأیید شده توسط حرفهای متخصص پوست میباشد.
درمان زگیل تناسلی زنان
زگیل تناسلی در زنان به عنوان درمان خانگی یا مدیریت شخصی معمولاً توصیه نمیشود، زیرا ممکن است انجام درمانهای خودسرانه به مشکلات بیشتری منجر شود. بهترین راه برای درمان زگیل تناسلی در زنان از طریق مشاوره و درمان توسط پزشک یا متخصص پوست است. این درمانها شامل موارد زیر میشوند:
۱. تراشیدن (Curettage): این روش توسط پزشک انجام میشود. پزشک با استفاده از وسایلی زگیلها را برش میدهد و موادی که آنها را پوشش میدهند را از بین میبرد. این روش توصیه میشود زیرا علائم زگیل تناسلی را به طور موثر از بین میبرد.
۲. داروها: پزشک ممکن است داروهای مخصوص را به شما تجویز کند. این داروها شامل کرمهای ضد زگیل، تریکلراستیک اسید (Trichloroacetic acid) و پودوفیلوکس (Podophyllotoxin) میشوند که باید با دقت و به توصیه پزشک استفاده شوند.
۳. کریوتراپی: در این روش از سرما برای از بین بردن زگیلها استفاده میشود. پزشک با استفاده از نیتروژن مایع یا یخ خشک زگیلها را تا حد معقول منجمد میکند.
۴. لیزر: لیزر نیز به عنوان یک روش درمانی برای زگیل تناسلی مورد استفاده قرار میگیرد. در این روش، لیزر برای تخریب زگیلها استفاده میشود.
مهمترین نکته این است که بهترین راه برای درمان زگیل تناسلی و جلوگیری از گسترش عفونت به دیگران مراجعه به پزشک و اجرای درمانهای توصیه شده توسط او است. همچنین، در طول درمان و بعد از آن، نکات بهداشتی را رعایت کنید تا انتقال عفونه به دیگران و گسترش زگیلها به سایر قسمتهای بدن شما یا دیگران جلوگیری شود.
پماد برای درمان زگیل تناسلی مردان
زگیل تناسلی یک عفونت ویروسی پوستی است و بهترین درمان آن معمولاً تحت نظر پزشک یا متخصص پوست انجام میشود. درمانهای خودسرانه با پماد باید با احتیاط و با مشورت پزشک انجام شود. برای درمان زگیل تناسلی مردان، معمولاً از پمادهای دارای ترکیبات ضد ویروسی استفاده میشود. در ادامه، چند ترکیب ضد ویروسی و پمادی که برای این موضوع استفاده میشوند آورده شده است:
۱. پودوفیلوکس (Podophyllotoxin): این دارو به صورت یک ژل یا کرم تولید میشود و به عنوان یک مواد ضد زگیل تناسلی موثر معتبر است. با این حال، این محصولات باید با دقت و به توصیه پزشک مورد استفاده قرار گیرند.
۲. تریکلراستیک اسید (Trichloroacetic acid): این ماده به صورت محلی بر روی زگیلها استفاده میشود و به تدریج زگیلها را از بین میبرد. این دارو توسط پزشک تجویز میشود.
۳. کریمهای ضد ویروسی: برخی کرمهای ضد ویروسی ممکن است به عنوان روش درمانی مؤقت برای کاهش علائم زگیل تناسلی مورد استفاده قرار گیرند. این کرمها به عنوان یک راه مؤقت جهت مدیریت خارش و التهاب استفاده میشوند.
توصیه میشود که پیش از استفاده از هر گونه پماد یا داروی خودسرانه، با پزشک خود مشورت کنید. همچنین، در طول درمان و بعد از آن، نکات بهداشتی را رعایت کنید تا انتقال عفونه به دیگران و گسترش زگیلها به سایر قسمتهای بدن شما یا دیگران جلوگیری شود. از تماس جنسی در طی درمان و تا تأیید کامل بهداشت اجتناب کنید.
تقویت سیستم ایمنی بدن برای درمان زگیل تناسلی
تقویت سیستم ایمنی بدن میتواند در مقابله با زگیل تناسلی و کمک به درمان آن مفید باشد. اگرچه به تنهایی تقویت سیستم ایمنی بدن نمیتواند عفونت را کاملاً از بین ببرد، اما میتواند به تحسین فرآیند بهبودی و کاهش اندازه و تعداد زگیلها کمک کند. در ادامه چند راهکار برای تقویت سیستم ایمنی بدن در درمان زگیل تناسلی آورده شده است:
۱. تغذیه مناسب: مصرف یک رژیم غذایی به موقع و متنوع که حاوی مقدار کافی از ویتامینها و مواد مغذی اساسی باشد، به تقویت سیستم ایمنی بدن کمک میکند. ویتامین C، ویتامین D، و روی به عنوان موادی که به تقویت سیستم ایمنی کمک میکنند شناخته شدهاند.
۲. ورزش منظم: فعالیت بدنی منظم میتواند به تقویت سیستم ایمنی بدن کمک کند. تمرین منظم میتواند به بهبود جریان خون و افزایش تولید سلولهای ایمنی در بدن کمک کند.
۳. مدیریت استرس: استرس ممکن است به ضعف سیستم ایمنی بدن منجر شود. روشهای مدیریت استرس مانند مدیتیشن، یوگا و تنفس عمیق میتوانند به تقویت سیستم ایمنی و بهبود عملکرد آن کمک کنند.
۴. خواب کافی: خواب به عنوان یک عامل اساسی در تقویت سیستم ایمنی بدن بسیار مهم است. باید سعی کنید شبانهروزها کافی بخوابید تا بدن به ترمیم و تقویت سیستم ایمنی بپردازد.
۵. جلوگیری از انتقال عفونت: در طول درمان زگیل تناسلی، از تماس جنسی جلوگیری کنید تا انتقال عفونت به دیگران و گسترش زگیلها به سایر قسمتهای بدن یا دیگران را کاهش دهید.
۶. داروهای تقویتی سیستم ایمنی: در برخی موارد، پزشک ممکن است داروهای تقویتی سیستم ایمنی مانند اینترفرونها را به عنوان قسمتی از درمان زگیل تناسلی تجویز کند.
تاکید میشود که بهترین راه برای درمان زگیل تناسلی همچنان مشورت با پزشک یا متخصص پوست است. همچنین، در طول درمان و بعد از آن، نکات بهداشتی را رعایت کنید تا انتقال عفونت به دیگران و گسترش زگیلها به سایر قسمتهای بدن یا دیگران جلوگیری شود.
درمان قطعی زگیل تناسلی
درمان قطعی و کامل زگیل تناسلی ممکن است مدت زمانی بطلبد و در برخی موارد ممکن است زگیلها بعد از درمان مجدد ظاهر شوند. این به عوامل مختلفی مانند نوع و شدت عفونت، ترتیبات درمانی و وضعیت سیستم ایمنی فرد بستگی دارد. زگیلهای تناسلی عموماً به کمک درمان متخصص پوستی و تجویزات پزشکی کنترل و درمان میشوند. در ادامه چند نکته مهم درمانی به منظور بهبود شانس درمان کامل زگیل تناسلی آورده شده است:
۱. مشورت با پزشک: اگر شما یا کسی دیگر علائم زگیل تناسلی دارید، بهترین راه برای درمان مشاوره با پزشک یا متخصص پوست است. پزشک شما را بر اساس نوع و شدت عفونت، تاریخچه پزشکی، وضعیت سیستم ایمنی و دیگر عوامل مورد نیاز تجویز درمان میکند.
۲. انتظار: درمان زگیل تناسلی ممکن است مدت زمانی طول بکشد. اغلب، زگیلها به تدریج از بین میروند و برای مدتی غیبت میکنند. اما برخی افراد نیاز به چند جلسه درمان دارند.
۳. پیروی از داروها: اگر پزشک به شما داروهای ضد زگیل تناسلی یا مواد دیگر تجویز کرده، باید به دقت دستورات مصرف را دنبال کنید و تا پایان دوره درمان از مصرف آنها پرهیز نکنید.
۴. از تماس جنسی خودداری: تا زمانی که زگیلها کاملاً از بین نرفتهاند، از تماس جنسی جلوگیری کنید تا انتقال عفونه به دیگران و گسترش آن به قسمتهای دیگر بدن یا دیگران را کاهش دهید.
۵. توجه به بهداشت شخصی: رعایت بهداشت شخصی مهم است. شستشو و تمیز نگه داشتن ناحیه زگیلها برای جلوگیری از انتقال عفونت به نواحی دیگر از بدن یا به دیگران بسیار اهمیت دارد.
۶. مراقبت از پوست: در طول درمان و بعد از آن، پوست را مراقبت کرده و از آسیب ندیدن زگیلها برای جلوگیری از عفونت دیگری یا خروج مواد عفونی از زگیلها از بین نبرند.
۷. مراجعه به پزشک: اگر علائم زگیلها بعد از درمان مجدد ظاهر شوند یا تغییر کنند، باید به پزشک مراجعه کرده و مشوره جدیدی دریافت کنید.
باید به خاطر داشت که تمامی افراد به طور متفاوت به درمان پاسخ میدهند و درمان قطعی در همه موارد اتفاق نمیافتد. مهمترین نکته این است که پزشک شما بهترین روش درمانی را برای شما تعیین کند و شما باید از دستورات و مشورههای او پیروی کنید.
درمان زگیل تناسلی زنان در خانه
درمان زگیل تناسلی در خانه باید با احتیاط و با مشورت پزشک انجام شود. این بیماری ویروسی است و به صورت خودبخودی نیاز به درمان پزشکی دارد. درمان در خانه ممکن است تنها به عنوان مکمل به درمان تجویز شده توسط پزشک یا متخصص پوست مورد استفاده قرار گیرد. در ادامه چند نکته درمانی در خانه برای کمک به کنترل علائم زگیل تناسلی زنان آورده شده است:
۱. حفظ بهداشت شخصی: بهداشت شخصی مهمی است. ناحیه مورد عفونت را به دقت شستشو دهید و از لمس زگیلها خودداری کنید. پس از تمیز کردن ناحیه، دستهای خود را بشویید.
۲. استفاده از کرمهای ضد زگیل: برخی از کرمها و روغنهای ضد زگیل ممکن است به عنوان مکمل به درمان مورد استفاده قرار گیرند. این محصولات به کاهش خارش و التهاب ناحیه میتوانند کمک کنند.
۳. حمام گرم: حمام گرم با اضافه کردن نمک اپسوم به آب میتواند به تسکین علائم کمک کند. این اقدام به بهبود کیفیت زندگی موقت شما کمک میکند.
۴. انتقال عفونت به دیگران: به جلوگیری از انتقال عفونت به دیگران از طریق تماس جنسی حتماً احتیاط کنید.
توجه داشته باشید که درمان زگیل تناسلی باید توسط پزشک یا متخصص پوست تجویز و نظارت شود. برای تعیین روش درمانی مناسب و تاییدی از موثریت آن باید به پزشک متخصص مراجعه کنید. همچنین، باید در طی درمان و بعد از آن نکات بهداشتی را رعایت کنید تا انتقال عفونه به دیگران و گسترش زگیلها به سایر قسمتهای بدن خود یا دیگران جلوگیری شود.
سریع ترین روش درمان زگیل تناسلی
سریعترین روش درمان زگیل تناسلی به نظر میآید تراشیدن آنها توسط پزشک یا متخصص پوست با استفاده از تکنیکهای مختلف مانند لیزر، تراشیدن جراحی، یا کریوتراپی (مصرف نیتروژن مایع) باشد. این روشها به ترتیب از چند دقیقه تا چند هفته زمان میبرند تا زگیلها از بین بروند. انتخاب روش مناسب توسط پزشک بستگی به عواملی مانند اندازه و تعداد زگیلها و موقعیت آنها دارد.
باید تاکید کرد که درمان زگیل تناسلی نیاز به تجویز و نظارت پزشکی دارد و خودداری از درمانهای خودسرانه و خودآزاری مهم است. همچنین، در طی درمان و بعد از آن نکات بهداشتی را رعایت کنید تا از انتقال عفونه به دیگران و گسترش زگیلها به سایر قسمتهای بدن شما یا دیگران جلوگیری شود.
درمان زگیل تناسلی با سیر
استفاده از سیر (garlic) برای درمان زگیل تناسلی ممکن است از طریق مردمیترین روشهای خانگی برای کاهش علائم این عفونت باشد. سیر دارای خواص ضد باکتری و ضد قارچی است و میتواند به مواردی کمک کند، اما توجه داشته باشید که این روش معمولاً به عنوان راهی جایگزین به درمانهای تجویز شده توسط پزشک مورد استفاده قرار میگیرد و نه به عنوان یک روش درمانی اصلی.
برای استفاده از سیر به عنوان روش درمانی خانگی برای زگیل تناسلی، میتوانید این مراحل را دنبال کنید:
۱. یک حبه سیر را خرد کنید یا خرد کنید تا آنرا ترکیب کنید.
۲. پاستیلی از بستهبندی یا یک تکه نسیمدار پاستیل به ابعاد مناسب برش دهید.
۳. سیر خرد شده را روی پاستیل قرار دهید.
۴. پاستیل را به آرامی در ناحیه زگیلها قرار دهید و با برجستگی سیر به دیوار زگیلها چسبانید.
۵. پس از چند ساعت (بهتر است برای چندین ساعت در آنجا بمانید) یا به مدت شب آن را بردارید.
توجه داشته باشید که تأثیرات این روش بر روی زگیل تناسلی علمی تایید نشده است و اثر ممکن است متفاوت باشد. همچنین، مصرف زیاد سیر ممکن است باعث تحریک پوست ناحیه زگیلها شود. در صورت ادامه علائم یا عدم بهبود، تمام مشکلات جنسی، یا تغییر در وضعیت ناحیه زگیلها، به پزشک مراجعه کنید. بهترین راه برای درمان زگیل تناسلی همچنان مشورت با پزشک یا متخصص پوست و استفاده از روشهای تجویز شده توسط آنهاست.
درمان زگیل تناسلی با لیزر
درمان زگیل تناسلی با لیزر یکی از روشهای موثر برای کاهش و حتی حذف زگیلها است. این روش توسط پزشکان و متخصصان پوست با استفاده از دستگاههای لیزر انجام میشود و عمدتاً برای زگیلهای کوچک تا متوسط مورد استفاده قرار میگیرد. دستگاه لیزر به نور تمرکز شده برای تخریب بافتهای زگیل انرژی میفرستد. این باعث تخریب زگیلها و تجزیه آنها توسط بدن میشود.
مزایای درمان زگیل تناسلی با لیزر شامل موارد زیر میشوند:
۱. کارآیی بالا: این روش معمولاً به خوبی برای کاهش زگیلها عمل میکند و علائم آنها را کاهش میدهد یا بهبود میبخشد.
۲. کمترین تراوش خون: لیزر اغلب تراوش خون کمتری نسبت به روشهای دیگر دارد.
۳. بازدهی سریع: تازه پس از جلسه لیزر، ممکن است زگیلها تغییر کرده و کمتر قابل تشخیص باشند.
۴. عارضه کمتر: در مقایسه با روشهای جراحی کلاسیک، درمان با لیزر معمولاً با عارضه و ندایی کمتری همراه است.
به همراه تمام مزایا، درمان زگیل تناسلی با لیزر همچنان به تجویز و نظارت پزشکی نیاز دارد. انتخاب بهترین روش درمانی و تجویز آن باید توسط پزشک شما انجام شود، و لیزر توسط پزشک یا متخصص پوست با توجه به نوع و مکان زگیلها و ویژگیهای فردی شما تجویز میشود.
بعد از درمان با لیزر، شما باید به دقت دستورات پساعملی را از پزشک خود دنبال کنید و توصیهات بهداشتی را رعایت کنید تا به بهبودی بهتری دست پیدا کنید و از انتقال عفونت به دیگران جلوگیری کنید.
درمان زگیل تناسلی با زردچوبه
استفاده از زردچوبه (Curcuma longa) برای درمان زگیل تناسلی یک روش مرسوم در پزشکی نیست و تأثیر آن به عنوان درمان اصلی بر زگیلهای تناسلی تایید نشده است. معمولاً برای درمان زگیلهای تناسلی، از روشهای معتبر تجویز شده توسط پزشکان و متخصصان پوست استفاده میشود که میتوانند شامل کریوتراپی، لیزر، یا دیگر روشهای مشابه باشند.
اگر شما مایل به استفاده از زردچوبه به عنوان روش درمانی مکمل یا معاونی برای زگیلهای تناسلی خود هستید، حتماً با پزشک خود مشورت کنید. همچنین باید به خاطر داشت که خودسرانه استفاده از هر ماده یا گیاهی برای درمان زگیلهای تناسلی ممکن است عارضه و خطرات جدی داشته باشد و بهتر است توصیهها و دستورات پزشکی را رعایت کنید.
در هر صورت، بهترین راه برای درمان زگیلهای تناسلی مشورت با پزشک یا متخصص پوست و استفاده از روشهای تجویز شده توسط آنهاست. تنها پزشک میتواند به شما راهنمایی مناسبی در مورد روش درمانی و داروهای مناسب بدهد.
درمان زگیل تناسلی با واجبی
استفاده از واجبی (نیز به نام پودر سبز) برای درمان زگیل تناسلی مورد تأیید علمی ندارد و به عنوان درمان اصلی برای زگیلهای تناسلی توصیه نمیشود. ممکن است در برخی منابع مردمی یا سنتی به عنوان درمان معرفی شود، اما تأثیر آن به عنوان درمان مؤثر بر روی زگیلها تأیید نشده است.
زگیلهای تناسلی معمولاً به علت عفونت ویروس پاپیلوماویروس انسانی (HPV) ایجاد میشوند و برای درمان آنها باید به روشهای تجویز شده توسط پزشکان و متخصصان پوست رجوع کرد. روشهای معمول درمان زگیلهای تناسلی شامل:
۱. کریوتراپی: استفاده از نیتروژن مایع یا گاز مایع خنک شده برای تجمید زگیلها.
۲. لیزر: استفاده از دستگاه لیزر برای تخریب زگیلها.
۳. کرمهای ضد ویروسی: استفاده از کرمهای دارای مواد ضد ویروسی مخصوص برای زگیلها.
۴. کرمهای مخصوص: پزشک ممکن است کرمهای موضعی دیگری تجویز کند.
۵. تریکلراستیک اسید: استفاده از تریکلراستیک اسید به صورت محلی بر روی زگیلها.
۶. جراحی: در مواردی که زگیلها بسیار بزرگ یا پیچیده باشند، جراحی ممکن است لازم باشد.
بهترین راه برای درمان زگیلهای تناسلی مشورت با پزشک یا متخصص پوست و پیروی از دستورات و تجویزات آنها است. همچنین، از تماس جنسی در طی درمان و تا تأیید کامل بهداشت اجتناب کنید تا انتقال عفونت به دیگران و گسترش زگیلها به سایر قسمتهای بدن شما یا دیگران جلوگیری شود.
زنان
بهترین روش جلوگیری از بارداری چیست؟

جلوگیری از بارداری یا با انگلیسی Contraception یک مسئله مهم است و انتخاب بهترین روش باید بر اساس نیازها و وضعیت شخصی شما انجام شود. در ادامه به برخی از روشهای جلوگیری از بارداری اشاره خواهم کرد:
۱. کاندوم: کاندوم یک وسیله جلوگیری از بارداری مؤثر و قابل استفاده است که به صورت خارجی بر روی اعضای تناسلی مرد و زن قرار میگیرد.
۲. ارائه متناسب: انواع مختلف از ارائهها برای زنان در دسترس هستند و از جمله این روشها میتوان به ارائههای هورمونی و ارائههای غیرهورمونی اشاره کرد.
۳. قرصهای ضد بارداری: این قرصها حاوی هورمونهای جنسی هستند و میتوانند مؤثر باشند اگر به طور منظم و به دقت مصرف شوند. برای مصرف این قرصها باید با یک پزشک مشورت کرد.
۴. لولهبندی: این روش جلوگیری از بارداری دائمی است و شامل جراحی برای بستن لولههای رحم است.
۵. روشهای جلوگیری از بارداری بر اساس سیکل هورمونی: متداولترین این روشها شامل ایآرآی و تریسیکلن هستند.
۶. دستگاههای جلوگیری از بارداری: این شامل دیافراگم و کاپ رحمی میشود.
۷. کشنده های اسپرم: این محصولات به صورت پماد یا ژل مورد استفاده قرار میگیرند و باید قبل از هربار رابطه جنسی مورد استفاده قرار گیرند.
۸. بریدن لولههای منی: این روش جراحی برای مردان است و انتقال اسپرم از منی به سایر مواد منع شده و به این ترتیب جلوگیری از بارداری انجام میشود.
بهترین روش جلوگیری از بارداری به شرایط فیزیکی و پزشکی شما، ترجیحات شما و مشوره پزشکی شما بستگی دارد. قبل از انتخاب هر روش، با یک پزشک یا متخصص بهداشت جنسی مشوره کنید تا بهترین گزینه برای شما را تعیین کنید. همچنین، اهمیت استفاده منظم و صحیح از هر روش را نیز به خاطر بسپارید.
فهرست محتوا
جلوگیری از بارداری بعد از ریختن اسپرم
جلوگیری از بارداری بعد از ریختن اسپرم یک مسئله مهم است که به آن “جلوگیری پس از رابطه جنسی” یا “پس از انزال” نیز اشاره میشود. در ادامه، میتوانید با برخی از روشهای متداول برای جلوگیری از بارداری پس از انزال آشنا شوید:
۱. قرصهای جلوگیری پس از انزال (قرصهای مقابله با اسپرم): این قرصها حاوی هورمونها یا مواد شیمیایی هستند که به اسپرمها مقاومت نشان میدهند و جلوگیری از ورود آنها به رحم را ممکن میسازند. این قرصها باید به مدت معینی پس از رابطه جنسی مصرف شوند.
۲. شستن واژن: این روش شامل شستن سریع پس از رابطه جنسی به منظور شستشوی اسپرم از منطقه تناسلی زن میشود. این روش ممکن است مؤثر باشد، اما نیاز به دقت و زمانبندی دارد.
۳. دیافراگم: دیافراگم یک وسیله جلوگیری از بارداری است که به عنوان پوششی در مقعد رحم قرار میگیرد تا اسپرم وارد رحم نشود. باید قبل از رابطه جنسی قرار گیرد و بعد از آن نیز باید به مدت معینی در مقعد رحم باقی بماند.
۴. ژلها و پوششهای مخصوص: برخی ژلها و پوششهای مخصوص برای جلوگیری از ورود اسپرم به رحم طراحی شدهاند. این مواد باید قبل از رابطه جنسی به منطقه تناسلی زن اعمال شوند.
۵. استفاده از محافط واژن: استفاده از محاف بعد از انزال میتواند به تخفیف خطر بارداری کمک کند. اگر پوشک به درستی استفاده شود، اسپرم به رحم نمیرسد.
۶. مصرف فوری قرصهای ضد بارداری (قرصهای “صبح بعد”): برخی قرصهای ضد بارداری به عنوان روش “صبح بعد” شناخته میشوند و باید در مدت زمان معین پس از رابطه جنسی مصرف شوند.
لطفاً توجه داشته باشید که روشهای جلوگیری پس از انزال ممکن است مؤثریت و اثربخشی متفاوتی داشته باشند، و همچنین نمیتوانند از انتقال بیماریهای جنسی مانند اچآیوی (HIV) محافظت کنند. برای انتخاب بهترین روش جلوگیری پس از انزال برای شما، مشوره از یک پزشک یا متخصص بهداشت جنسی دریافت کنید.
بهترین روش جلوگیری از بارداری در اوایل ازدواج
در اوایل ازدواج، انتخاب بهترین روش جلوگیری از بارداری میتواند به زوجهای جوان کمک کند تا زندگی خانوادگی خود را به تأخیر اندازند و یا برنامه ریزی برای باروری خود داشته باشند. انتخاب روش مناسب بستگی به نیازها و ترجیحات زن و مرد دارد. در ادامه به برخی از روشهای متداول جلوگیری از بارداری در اوایل ازدواج اشاره خواهم کرد:
۱. قرصهای ضد بارداری: قرصهای ضد بارداری حاوی هورمونها هستند که جلوگیری از تخمگذاری و انزال اسپرم به رحم را ممکن میسازند. این روش بسیار مؤثر است اگر به صورت منظم و به دقت مصرف شود.
۲. وسایل هورمونی: این ارائهها شامل انواع مختلفی از ارائههای هورمونی مثل انژکتورها، پچها و رینگهای واژینال هستند. این روشها نیاز به نظر پزشک دارند و باید به طور منظم تعویض شوند.
۳. دیافراگم: دیافراگم یک وسیله جلوگیری از بارداری است که به عنوان پوششی در مقعد رحم قرار میگیرد تا اسپرم وارد رحم نشود. باید قبل از رابطه جنسی قرار گیرد و بعد از آن نیز باید به مدت معینی در مقعد رحم باقی بماند.
۴. کاندوم: کاندوم یک وسیله جلوگیری از بارداری خارجی است که به مردان و زنان قابل استفاده است و از انتقال بیماریهای جنسی نیز محافظت میکند.
۵. تغییر روشهای تغذیهای: از روشهای تغذیهای مثل روش کارهای دورهای (روش کالبدی) یا شمارش روزهای حاصلخیزی زن استفاده کرد تا زمان تخمگذاری را پیشبینی کرد.
۶. لولهبندی: این روش جلوگیری از بارداری دائمی است و شامل جراحی برای بستن لولههای رحم است.
۷. بریدن لولههای منی: این روش جراحی برای مردان است و انتقال اسپرم از منی به سایر مواد منع شده و به این ترتیب جلوگیری از بارداری انجام میشود.
برای انتخاب بهترین روش جلوگیری از بارداری در اوایل ازدواج، مهم است که با همسر خود مشوره کنید و با یک پزشک یا متخصص بهداشت جنسی مشوره کنید تا روشی مناسب برای نیازها و ترجیحات شما تعیین شود. همچنین، اهمیت استفاده منظم و صحیح از هر روش را نیز به خاطر بسپارید.
راه های جلوگیری از بارداری بعد از رابطه بدون قرص
جلوگیری از بارداری بعد از رابطه جنسی بدون مصرف قرصهای ضد بارداری میتواند از طریق استفاده از روشهای دیگری انجام شود. در ادامه، به برخی از این روشهای جلوگیری از بارداری بدون مصرف قرص اشاره خواهم کرد:
۱. کاندوم: کاندوم یک وسیله جلوگیری از بارداری خارجی است که از لاتکس یا پلییورتان ساخته میشود و بر روی اعضای تناسلی مرد و زن قرار میگیرد. این وسیله میتواند از انتقال بیماریهای جنسی نیز محافظت کند.
۲. دیافراگم: دیافراگم یک وسیله جلوگیری از بارداری است که به عنوان پوششی در مقعد رحم قرار میگیرد تا اسپرم وارد رحم نشود. باید قبل از رابطه جنسی قرار گیرد و بعد از آن نیز باید به مدت معینی در مقعد رحم باقی بماند.
۳. ژلها و پوششهای مخصوص: برخی ژلها و پوششهای مخصوص برای جلوگیری از ورود اسپرم به رحم طراحی شدهاند. این مواد باید قبل از رابطه جنسی به منطقه تناسلی زن اعمال شوند.
۴. پوشک: استفاده از پوشک میتواند بعد از رابطه جنسی به تخفیف خطر بارداری کمک کند. اگر پوشک به درستی استفاده شود، اسپرم به رحم نمیرسد.
۵. تغییر روشهای تغذیهای: از روشهای تغذیهای مثل روش کارهای دورهای (روش کالبدی) یا شمارش روزهای حاصلخیزی زن استفاده کرد تا زمان تخمگذاری را پیشبینی کرد.
۶. شستن واژن: این روش شامل شستن سریع پس از رابطه جنسی به منظور شستشوی اسپرم از منطقه تناسلی زن میشود. این روش ممکن است مؤثر باشد، اما نیاز به دقت و زمانبندی دارد.
۷. روش کالبدی: روش کارهای دورهای (روش کالبدی) شامل پایش تغییرات در دمای بدن و تغییرات مخاط رحم برای تعیین زمان تخمگذاری است. این روش به تدابیر خودکنترلی برای جلوگیری از بارداری میپردازد.
توجه داشته باشید که این روشها نسبت به قرصهای ضد بارداری کمتر مؤثر هستند و نیاز به دقت و زمانبندی دارند. برای انتخاب بهترین روش برای شما، مشوره از یک پزشک یا متخصص بهداشت جنسی توصیه میشود. همچنین، اهمیت استفاده منظم و صحیح از هر روش را نیز به خاطر بسپارید.
جلوگیری از بارداری بعد از یک هفته
جلوگیری از بارداری پس از رابطه جنسی بعد از یک هفته با استفاده از روشهای جلوگیری بدون مصرف قرص ضد بارداری ممکن است مشکل باشد. برای جلوگیری موثر از بارداری، روشهای هورمونی و دیگر روشهای مشابه باید به مدت معینی و با دقت مصرف شوند و اکثر آنها در مدت زمان کوتاهتر از یک هفته مؤثر نیستند. اگر شما میخواهید جلوگیری از بارداری بعد از یک هفته انجام دهید، بهترین روش ممکن است مشاوره با یک پزشک یا متخصص بهداشت جنسی باشد.
به همین دلیل، برای جلوگیری از بارداری در موارد اضطراری بعد از رابطه جنسی، میتوان از قرصهای “صبح بعد” یا “قرصهای ضد بارداری اضطراری” استفاده کرد. این قرصها معمولاً حاوی هورمونها هستند و باید در مدت زمان معین پس از رابطه جنسی مصرف شوند تا مؤثر باشند. برای دقیقترین راهنمایی در مورد استفاده از این قرصها و زمان مصرف، بهتر است با پزشک یا متخصص بهداشت جنسی مشوره کنید.
همچنین، توجه داشته باشید که این نوع قرصها نباید به عنوان روش اصلی جلوگیری از بارداری استفاده شوند و تنها در موارد اضطراری باید به آنها پناه برد. برای جلوگیری موثر از بارداری، روشهای دائمی مانند قرصهای ضد بارداری معمولی یا دیگر روشهای مورد اعتماد به مدت طولانی مدنظر قرار بگیرد و باید با دقت و به مدت معینی مصرف شوند.
روش های طبیعی جلوگیری از بارداری
روشهای طبیعی جلوگیری از بارداری بر اساس شناخت دقیق تناسلی و تغییرات در دوره تخمگذاری زنان استوار میشوند. این روشها بدون مصرف هورمونها یا وسایل مصنوعی هستند و از مشاوره با پزشک و تمرین منظم توسط زن و مرد برای تعیین زمان تخمگذاری استفاده میکنند. البته، روشهای طبیعی ممکن است به مؤثریت متغیری بستگی داشته باشند و نیاز به تمرین و دقت داشته باشند. برخی از این روشها عبارتند از:
۱. روش کالبدی (روش کارهای دورهای): این روش شامل پایش تغییرات در دمای بدن و تغییرات مخاط رحم برای تعیین زمان تخمگذاری است. زنان معمولاً در روز تخمگذاری دمای بدن بالاتری دارند. با آموزش و تمرین، زنان میتوانند زمان تخمگذاری را پیشبینی کرده و در این مدت از روابط جنسی پرهیز کنند.
۲. شمارش روزهای حاصلخیزی: زنان میتوانند با شمارش روزهای حاصلخیزی (روزهایی که تخمک جهشی آماده به تخمگذاری است)، زمان تخمگذاری خود را تعیین کنند. این روش نیاز به دقت دارد و ممکن است برای تخمکهای بیشتری مناسب نباشد.
۳. شمارش دورههای تخمگذاری: برخی زنان دورههای تخمگذاری خود را با شمارش تعداد روزها بین دورههای قاعدگی خود تعیین میکنند. این معمولاً نیازمند تمرین و دقت است.
۴. شناخت نشانگان فیزیولوژیک: برخی از زنان تغییرات در بدن خود را هنگام تخمگذاری تشخیص میدهند، مانند درد نشاندهنده تخمگذاری، تغییر در تخمکیک رحم و مخاط رحم.
۵. استفاده از دستگاههای الکترونیکی: برخی از دستگاههای الکترونیکی همچون اسکنرهای بازپخش مخاط رحم برای تعیین زمان تخمگذاری استفاده میشوند.
توجه داشته باشید که روشهای طبیعی جلوگیری از بارداری به دقت و تمرین نیاز دارند و میتوانند مؤثریت متغیری داشته باشند. همچنین، این روشها نیاز به همکاری و تمرین همسر دارند. برای استفاده مؤثر از روشهای طبیعی، مشوره از پزشک یا متخصص بهداشت جنسی توصیه میشود. اگر شما نیاز به جلوگیری از بارداری دارید و به روشهای جلوگیری از بارداری تحت نظر پزشک پیروی نمیکنید، بهترین راه حداقل از قرصهای ضد بارداری یا روشهای دیگری که به اطمینان میانجامند، استفاده کنید.
برای جلوگیری از بارداری چه بخوریم
جلوگیری از بارداری به وسیله مصرف غذاها خود به تنهایی نیازمند به توجه به جزئیات دقیق زندگی جنسی نیست و به همین دلیل باید از روشهای جلوگیری از بارداری مناسب و تأیید شده استفاده کرد. از مصرف خوراکیها نمیتوان به تنهایی به عنوان روش جلوگیری از بارداری استفاده کرد.
برای جلوگیری موثر از بارداری، میتوان از روشهای زیر استفاده کرد:
۱. قرصهای ضد بارداری: قرصهای ضد بارداری حاوی هورمونها هستند که تخمگذاری و ورود اسپرم به رحم را مهار میکنند.
۲. کاندوم: کاندوم یک وسیله جلوگیری از بارداری خارجی است که بر روی اعضای تناسلی مرد و زن قرار میگیرد و از انتقال بیماریهای جنسی نیز محافظت میکند.
۳. ارائههای هورمونی: این ارائهها شامل انواع مختلفی از ارائههای هورمونی مثل انژکتورها، پچها و رینگهای واژینال هستند. این روشها نیاز به نظر پزشک دارند و باید به طور منظم تعویض شوند.
۴. دیافراگم: دیافراگم یک وسیله جلوگیری از بارداری است که به عنوان پوششی در مقعد رحم قرار میگیرد تا اسپرم وارد رحم نشود.
۵. قرصهای “صبح بعد”: این قرصها به عنوان روش “صبح بعد” شناخته میشوند و باید در مدت زمان معین پس از رابطه جنسی مصرف شوند.
همچنین، برای بهبود سلامت جنسی و جلوگیری از بیماریهای جنسی، مشاوره از پزشک و بهداشت جنسی توصیه میشود. تاکید میشود که به روشهای جلوگیری از بارداری تحت نظر پزشک ترجیح دهید تا به اطمینان از انتخاب روش مناسب و صحیح برسید.
آمپول جلوگیری از بارداری
آمپول جلوگیری از بارداری به عنوان یکی از روشهای ضد بارداری هورمونی و مؤثر شناخته میشود. این آمپولها حاوی هورمونهایی هستند که تخمگذاری و تغییرات در رحم را تنظیم میکنند تا از بارداری جلوگیری کنند. دو نوع آمپول شایع برای جلوگیری از بارداری وجود دارد:
۱. آمپول ضد بارداری دوما (Depo-Provera): این آمپول حاوی هورمون پروژسترون میباشد. آمپول دوما به صورت تزریق زیرجلدی یا عضلانی تزریق میشود و پس از تزریق، اثر آن تا ۳ ماه برای جلوگیری از بارداری ادامه دارد. این آمپول به عنوان یکی از روشهای جلوگیری از بارداری مؤثر است و نیاز به مصرف روزانه ندارد.
۲. آمپول ضد بارداری نورپیژین (Noristerat): این آمپول نیز حاوی هورمون پروژسترون است و برای جلوگیری از بارداری استفاده میشود. تزریق این آمپول هر دو ماه یک بار انجام میشود.
آمپولهای جلوگیری از بارداری ممکن است عوارض جانبی داشته باشند، از جمله تغییرات در دوره قاعدگی، افزایش وزن، تغییرات در سیکل خونریزی و ممکن است تأثیرات جلوگیری از بارداری در اوایل مصرف به خصوص در دوره تعدادی از ماه اول به اضافه از وزن و خونریزی ناقص بر دوره تازگی مادری یا مانع شدن از تخمگذاری در تعدادی از زنان داشته باشد. همچنین، استفاده از آمپولهای جلوگیری از بارداری نیاز به نظر پزشک و تجویز نسبت به معتبریت جدید دارد. برای انتخاب روش مناسب جلوگیری از بارداری با استفاده از آمپول یا سایر روشهای ضد بارداری، مهم است که با پزشک یا متخصص بهداشت جنسی مشوره کنید تا توصیههای مناسب بر اساس نیازها و ترجیحات شما ارائه شود.
بهترین قرص جلوگیری از بارداری
بهترین قرص جلوگیری از بارداری برای شما به ویژگیها و نیازهای شخصیتان بستگی دارد. هر قرص ضد بارداری ممکن است ویژگیها و عوارض جانبی متفاوتی داشته باشد. برای انتخاب بهترین قرص ضد بارداری، بهترین کار این است که با پزشک خود مشوره کنید. او میتواند شما را بر اساس سلامت شما، تاریخچه پزشکی، و نیازهای جنسیتان به یک نوع قرص مناسب انتخاب کند.
بعضی از انواع قرصهای ضد بارداری عمومی شامل موارد زیر میشوند:
۱. **قرصهای ضد بارداری ترکیبی**: این قرصها حاوی هورمونهای اُستروژن و پروژسترون هستند و معمولاً روزانه مصرف میشوند. مثالهایی از آنها شامل یاسمین، میکرونور و اورترو-سیکلن هستند.
۲. **قرصهای ضد بارداری پروژستینهای مینی**: این نوع قرص حاوی پروژسترون میباشد و ممکن است مناسب برای زنانی با مشکلات جسمی خاص (مانند سابقه سیگار کشیدن یا مشکلات سلامتی) باشد. مثالها شامل میکروژستین و نورو-تاب هستند.
۳. **قرصهای ضد بارداری ترکیبی چرخهای**: این قرصها برای شما بسته به روزهای تخمگذاری و دورههای شما تنظیم میشوند. مثالهایی از آنها شامل یاسمین ۲۴+۴ و المیرا هستند.
۴. **قرصهای ضد بارداری بازپخش (نسل جدید)**: این قرصها حاوی هورمونهای مختلف و بازپخش به مقدار دقیقتری در بدن میشوند. مثالها شامل یاسمین یا السیو هستند.
۵. **قرصهای ضد بارداری نوعهای مختلفی دارند، و همچنین قرصهای ضد بارداری نسل قدیمیتر نیز وجود دارند که هنوز ممکن است برای برخی افراد مناسب باشند.
همچنین، مهم است که پزشک شما به عنوان یک منبع اطلاعات به شما توضیح دهد که چگونه هر نوع قرص عمل میکند، چگونه باید آنها را مصرف کنید و همچنین به شما اطلاع دهد که چه مسائلی را باید در نظر داشته باشید.
اهمیت مشوره با پزشک این است که بهترین قرص ضد بارداری برای شما به عوامل فردی شما و وضعیت سلامتی شما بستگی دارد. بنابراین، همیشه بهترین راه حداقل به مشوره پزشکی مراجعه است.
جلوگیری از بارداری بعد از ریختن اسپرم با زعفران
زعفران به تنهایی یا در ترکیب با دیگر مواد غذایی و یا گیاهان دارویی ممکن است خواص متعددی داشته باشد، اما جلوگیری از بارداری بعد از ریختن اسپرم با زعفران یک روش معتبر و مؤثر نیست. به عبارت دیگر، زعفران به تنهایی نمیتواند به عنوان وسیلهای برای جلوگیری از بارداری بکار برده شود.
برای جلوگیری از بارداری پس از رابطه جنسی، شما باید از روشهای جلوگیری از بارداری موثر و تایید شده توسط متخصصین بهره ببرید، مانند قرصهای ضد بارداری، کاندوم، ارائههای هورمونی، دیافراگم و موارد مشابه. همچنین، برای جلوگیری از بارداری مؤثرتر، مشوره از یک پزشک یا متخصص بهداشت جنسی توصیه میشود تا روش مناسب بر اساس نیازها و ترجیحات شما تعیین شود.
زعفران معمولاً به عنوان یک ادویه در آشپزی به کار میرود و برای مصارف پزشکی نیز به عنوان مکمل در برخی موارد مورد استفاده قرار میگیرد. اگر به هر دلیلی نیاز به جلوگیری از بارداری دارید، بهتر است از روشهای معتبر و مؤثر توصیه شده توسط متخصصین استفاده کنید.
زنان
نحوه مصرف قرص اورژانسی

فهرست محتوا
قرص اورژانسی چیست؟
قرص اورژانسی (Emergency Contraceptive Pill) یک نوع داروی ضد بارداری فوری است که برای جلوگیری از بارداری پس از رابطه جنسی بدون محافظت یا شکستن وسایل جلوگیری از بارداری مورد استفاده قرار میگیرد. این دارو معمولاً به عنوان یک راهکار اضطراری برای جلوگیری از بارداری در مواقعی که محافظت از جنسی ناکام بوده یا به هر دلیل دیگر نگرانی وجود دارد، مصرف میشود.
قرص اورژانسی معمولاً حاوی هورمونهای مصنوعی است که تأخیر تخمریزی، تغییرات در دیوار رحم و تأخیر در ورود تخمک به رحم را ایجاد میکنند. این تغییرات به تأخیر ترکیب و حرکت اسپرم به تخمک و تاثیر رحمی جلوگیری میکنند. اگر تخمک تا زمانی که مردانه اسپرم به آن برسند، منقضی شود، بارداری انجام نمیشود.
قرصهای اورژانسی در دوزهای مختلف و از تعداد مختلف مواد موثر تهیه میشوند. مهمترین نکته این است که این قرصها تنها باید به عنوان راهکار اضطراری مصرف شوند و نباید به عنوان روش مداوم برای جلوگیری از بارداری استفاده شوند. افرادی که نیاز به مصرف مداوم داروهای ضد بارداری دارند، باید با پزشک خود مشورت کنند تا روش مناسب برای آنها انتخاب شود.
نحوه خوردن قرص اورژانسی
قرص اورژانسی یک ماده ضد بارداری فوری است که باید در صورت نیاز مصرف شود. برای خوردن قرص اورژانسی به مراحل زیر عمل کنید:
۱. **زمان مصرف**: قرص اورژانسی باید در اسرع وقت پس از رابطه جنسی بدون محافظت یا شکستن وسایل جلوگیری از بارداری مصرف شود. هر چه سریعتر مصرف شود، احتمال موثرتر بودن آن بیشتر خواهد بود.
۲. **مطالعه دستورالعمل**: ابتدا دستورالعمل موجود در بسته قرص را به دقت مطالعه کنید. هر نوع قرص اورژانسی ممکن است دستورهای مصرف خاصی داشته باشد.
۳. **مصرف به موقع**: قرص اورژانسی را به موقع بنابر دستورالعمل مصرف کنید. معمولاً یک عدد قرص به موقع بعد از رابطه جنسی بدون محافظت میباشد. در موارد معمول، شما باید قرص را به صورت خوراکی با یک لیوان آب بخورید.
۴. **دقت در مواد مختلف**: ممکن است برخی از مواد غذایی و داروها تأثیر بر جذب قرص اورژانسی داشته باشند. برای مثال، مصرف کربنات کلسیم (موجود در برخی مکملهای ویتامینی) ممکن است اثر مصرف قرص را کاهش دهد. در صورت شک، با پزشک یا داروساز مشورت کنید.
۵. **مشاوره پزشکی**: بعد از مصرف قرص اورژانسی، مناسب است به پزشک یا متخصص بهداشت جنسی مراجعه کنید. او میتواند شما را راهنمایی کند و اطمینان حاصل کند که بارداری نداشتهاید یا به شما راهنماییهای لازم را بدهد.
قرص اورژانسی تنها به عنوان یک راهکار اضطراری باید استفاده شود و نباید به عنوان متداول برای جلوگیری از بارداری مورد استفاده قرار گیرد. برای جلوگیری از بارداری به صورت مداوم و با مشورت با پزشک، میتوانید از روشهای باروری مداوم مثل قرصهای ضد بارداری استفاده کنید.
مصرف قرص اورژانسی در روز پنجم قاعدگی
مصرف قرص اورژانسی (قرصهای ضد بارداری فوری) در روز پنجم پس از شروع دوره قاعدگی (پریود) ممکن است کارآیی آن را کاهش دهد. این دلیل اصلی این است که شکستگی تخمک و انجام تخمریزی احتمال بیشتری در دورههای بیرون از دوره حاضر میدهد و قرص اورژانسی در این حالت ممکن است کمتر مؤثر باشد.
قرص اورژانسی معمولاً در ۷۲ ساعت از رابطه جنسی بدون محافظت یا رابطه ناموفق مصرف میشود. به همین دلیل، بهترین زمان برای مصرف این نوع قرصها در ۲۴ تا ۷۲ ساعت از رابطه بیمحافظت است. اگر میخواهید از قرص اورژانسی استفاده کنید و ۷۲ ساعت از رابطه گذشته، همچنان میتوانید اقدام کنید، اما کارآیی آن ممکن است کاهش یابد.
همچنین توجه داشته باشید که قرص اورژانسی تنها به عنوان راهکار اضطراری باید استفاده شود و نباید به عنوان متداول برای جلوگیری از بارداری مورد استفاده قرار گیرد. برای جلوگیری از بارداری به صورت مداوم و مؤثر، بهتر است از روشهای باروری مداوم مانند قرصهای ضد بارداری به عنوان راه اندازهگیری اصلی استفاده کنید. در هر صورت، در مورد استفاده از قرص اورژانسی یا سایر مسائل مرتبط با بهداشت جنسی، مشورت با یک پزشک یا متخصص بهداشت جنسی توصیه میشود.
مصرف قرص اورژانسی در روز اول پریودی
مصرف قرص اورژانسی (قرصهای ضد بارداری فوری) در روز اول پریودی به طور عمومی نیازی به آن ندارد. در این مرحله از دوره پریودی، احتمال بارداری به طور قابل توجهی پایینتر است، و بیشتر موارد نیاز به قرص اورژانسی در دورههای خارج از دوره پریودی یا در مواقعی است که محافظت از جنسی ناموفق بوده یا بدون محافظت اتفاق افتاده است.
اگر شما در دوران پریودی هستید و رابطه جنسی بدون محافظت داشتهاید اما مطمئن هستید که پریودی شما عادی است، احتمال بارداری کمتر است. با این حال، اگر شما مطمئن نیستید یا نگران هستید، مشورت با یک پزشک یا متخصص بهداشت جنسی بسیار مفید است تا به شما راهنمایی دقیقتری در مورد استفاده از قرص اورژانسی دهند.
در هر صورت، توجه داشته باشید که قرص اورژانسی تنها به عنوان راهکار اضطراری باید استفاده شود و نباید به عنوان متداول برای جلوگیری از بارداری مورد استفاده قرار گیرد. برای جلوگیری از بارداری به صورت مداوم و مؤثر، بهتر است از روشهای باروری مداوم مانند قرصهای ضد بارداری به عنوان راه اندازهگیری اصلی استفاده کنید.
طریقه مصرف قرص اورژانسی دوتایی
مصرف دو قرص اورژانسی (قرصهای ضد بارداری فوری) به عنوان روش اورژانسی در یک جلسه توصیه نمیشود، و این کار نباید متداول باشد. معمولاً یک قرص اورژانسی کافی است و مصرف دو عدد از این قرصها در یک زمان توصیه نمیشود، مگر اینکه از دوز داروی معمولی یک قرص اورژانسی مطلع شده باشید و یا به شما توصیه مستقیم از یک پزشک داده شده باشد.
اگر احتمال بارداری باشد یا نگران بارداری هستید و قرص اورژانسی را استفاده میکنید، باید دستورالعمل مصرف ارائه شده در بسته قرص را دقیقاً دنبال کنید. هر قرص اورژانسی ممکن است دستورهای مصرف خاص خود را داشته باشد. اگر نیاز به دوز دوتایی دارید یا سوالی دارید، مشورت با پزشک یا داروساز خود خیلی مهم است.
به عنوان یک نکته مهم، توجه داشته باشید که مصرف زیاد قرصهای اورژانسی نمیتواند به معنای افزایش احتمال ایجاد محافظت بیشتر باشد و ممکن است به مشکلات ناشی از مصرف زیاد دارو منجر شود. بهترین راه برای جلوگیری از بارداری استفاده مناسب و به موقع از روشهای باروری مداوم مانند قرصهای ضد بارداری و مشورت با یک پزشک در مورد گزینههای مناسب برای شماست.
زمان مصرف قرص اورژانسی
قرص اورژانسی (قرصهای ضد بارداری فوری) باید در سریعترین زمان ممکن پس از رابطه جنسی بدون محافظت یا شکستن وسایل جلوگیری از بارداری مصرف شود. زمان مصرف این قرصها بسیار مهم است، و هر چه سریعتر مصرف شوند، احتمال موثرتر بودن آنها بیشتر خواهد بود. معمولاً زمان مصرف معتبر برای این قرصها تا ۷۲ ساعت (۳ روز) پس از رابطه جنسی ناکام است، اما بعضی از انواع قرصهای اورژانسی تا ۱۲۰ ساعت (۵ روز) مصرف معتبر دارند.
در مورد انواع خاص قرص اورژانسی که شما دارید، دستورالعمل مصرف را از بسته محصول خود بررسی کنید و مهلت مصرف را به دقت مشخص کنید. اگر از مهلت مصرف گذشته یا نگران بارداری هستید، بهترین کار این است که با یک پزشک یا داروساز مشورت کنید.
مهمترین نکته این است که قرص اورژانسی تنها باید به عنوان راهکار اضطراری مصرف شود و نباید به عنوان متداول برای جلوگیری از بارداری مورد استفاده قرار گیرد. برای جلوگیری از بارداری به صورت مداوم و مؤثر، بهتر است از روشهای باروری مداوم مانند قرصهای ضد بارداری به عنوان راه اندازهگیری اصلی استفاده کنید و با پزشک خود در مورد گزینههای مناسب برای شما مشورت کنید.
در چه صورت قرص اورژانسی اثر نمیکند
قرص اورژانسی (قرصهای ضد بارداری فوری) معمولاً بسیار مؤثر هستند در جلوگیری از بارداری پس از رابطه جنسی بدون محافظت یا شکستن وسایل جلوگیری از بارداری. با این حال، ممکن است در موارد خاص اثربخشی آنها کاهش یابد یا تا حدی متوقف شود. برخی از عواملی که ممکن است باعث کاهش اثربخشی قرص اورژانسی شوند عبارتند از:
۱. **زمان مصرف**: همانطور که قبلاً گفته شد، زمان مصرف قرص اورژانسی بسیار مهم است. هر چه سریعتر بعد از رابطه جنسی بدون محافظت مصرف شود، احتمال اثربخشی بیشتر خواهد بود. با گذشت زمان، احتمال شکستگی تخمک و انجام تخمریزی افزایش مییابد و قرص اورژانسی ممکن است کمتر مؤثر باشد.
۲. **وزن بدن**: در برخی موارد، وزن بدن ممکن است اثربخشی قرص اورژانسی را تحت تأثیر قرار دهد. اگر وزن بدن شما بسیار زیاد یا بسیار کم باشد، این ممکن است تأثیر بگذارد. بستگی به نوع قرص اورژانسی و دز دارو دارید.
۳. **دوره پریودی**: اگر در دوره حاضر خود هستید و رابطه جنسی بدون محافظت داشتهاید، احتمال بارداری کمتر است. این به عنوان محافظت طبیعی از بارداری شناخته میشود.
۴. **استفاده از مواد معوق**: مصرف برخی از داروها یا مواد معوق ممکن است تأثیرات قرص اورژانسی را کاهش دهد. به عنوان مثال، مصرف کربنات کلسیم (موجود در برخی مکملهای ویتامینی) ممکن است اثر مصرف قرص اورژانسی را کاهش دهد.
۵. **استفاده از دوز نادرست یا دور زمانی نادرست**: دستورات مصرف قرص اورژانسی باید دقیقاً دنبال شود. استفاده نادرست از دارو ممکن است اثربخشی آن را کاهش دهد.
به عنوان یک نکته اضافی، هیچ روش جلوگیری از بارداری نمیتواند ۱۰۰٪ مؤثر باشد و همیشه وقتی که نگران بارداری هستید، مشورت با یک پزشک یا متخصص بهداشت جنسی بسیار مفید است. در صورت نیاز، آنها میتوانند راهنمایی دقیقتری در مورد استفاده از قرص اورژانسی یا دیگر روشهای جلوگیری از بارداری به شما ارائه دهند.
از کجا بفهمیم قرص اورژانسی اثر کرده
برای فهمیدن اینکه قرص اورژانسی (قرصهای ضد بارداری فوری) اثر کرده یا نه، میتوانید به نشانهها و علائم زیر توجه کنید:
۱. **تاخیر در حاضر**: یکی از نشانههای اصلی اثربخشی قرص اورژانسی، تاخیر در شروع دوره پریودی است. اگر دوره پریودی شما باید طبق برنامه عادی شما شروع میشد و تاخیر داشته باشد، این ممکن است نشانهای از عدم بارداری باشد.
۲. **خونریزی پریودی معمول**: اگر دوره پریودی شما شروع شود و خونریزی به شکل معمول خود ادامه یابد، این نیز نشانهای از اثربخشی قرص اورژانسی است.
۳. **خونریزی متفاوت از پریود معمول**: در برخی موارد، دوره پریودی پس از مصرف قرص اورژانسی ممکن است متفاوت از پریود معمول شما باشد. این خونریزی ممکن است کمتر یا بیشتر از معمول باشد و یا ویژگیهای دیگری داشته باشد.
۴. **آزمون بارداری منفی**: اگر از مصرف قرص اورژانسی گذشته و نگران بارداری هستید، میتوانید یک آزمون بارداری انجام دهید. اگر آزمون بارداری منفی باشد، این ممکن است نشانهای دیگر از عدم بارداری باشد.
۵. **مشکلات و علائم جانبی**: قرص اورژانسی ممکن است علائم جانبی مانند تغییرات در سیکل پریودی، تغییرات در ترشحات و حساسیت سینه را نیز ایجاد کند.
توجه داشته باشید که تأخیر در شروع دوره پریودی یا تغییرات در آن نیاز به نگرانی ندارد، و این ممکن است به علل دیگر همچون استرس یا مشکلات هورمونی مرتبط با داروها باشد. در هر صورت، اگر نگرانی دارید یا علائم مزاحمی دارید، مشورت با یک پزشک یا متخصص بهداشت جنسی توصیه میشود.
آیا بعد از مصرف قرص اورژانسی احتمال بارداری هست
مصرف قرص اورژانسی (قرصهای ضد بارداری فوری) به طور معمول احتمال بارداری را کاهش میدهد، اما این احتمال صفر نمیشود. قرص اورژانسی در اثر مکانیسمهای مختلف، از جمله تأخیر تخمریزی و تغییرات در دیوار رحم، برای جلوگیری از بارداری اثر دارد. با این حال، این داروها هیچگز نمیتوانند بارداری را با صد در صد اطمینان کاهش دهند.

اگر پس از مصرف قرص اورژانسی دوره پریودی شما به موقع آغاز شود و به شکل معمولی پیش برود، احتمال بارداری کمتر است. اما تأخیر در شروع دوره پریودی یا تغییرات ناشی از مصرف قرص اورژانسی نادرست نشانگر بارداری نیز نیست. برای اطمینان بیشتر، میتوانید یک آزمون بارداری انجام دهید تا ببینید آیا باردار هستید یا خیر.
به عنوان یک نکته اضافی، قرص اورژانسی تنها باید به عنوان راهکار اضطراری مصرف شود و نباید به عنوان متداول برای جلوگیری از بارداری مورد استفاده قرار گیرد. برای جلوگیری از بارداری به صورت مداوم و مؤثر، بهتر است از روشهای باروری مداوم مانند قرصهای ضد بارداری به عنوان راه اندازهگیری اصلی استفاده کنید و با پزشک خود در مورد گزینههای مناسب برای شما مشورت کنید.
عوارض قرص اورژانسی بر پریود
مصرف قرص اورژانسی (قرصهای ضد بارداری فوری) ممکن است تأثیراتی بر دوره پریودی داشته باشد. تغییرات در دوره پریودی پس از مصرف قرص اورژانسی عبارتند از:
۱. **تأخیر در شروع دوره پریودی**: بسیاری از خانمها پس از مصرف قرص اورژانسی تاخیر در شروع دوره پریودی تجربه میکنند. این تأخیر معمولاً به دلیل تأخیر در تخمریزی ناشی از مصرف دارو است. تاخیر ممکن است تعداد روزها یا هفتهها متفاوت باشد.
۲. **تغییرات در نوع خونریزی**: ممکن است خونریزی در دوره پریودی شما تغییر کند. برخی از خانمها ممکن است خونریزی خفیفتر یا سنگینتر از معمول تجربه کنند.
۳. **تغییرات در ترشحات**: تغییرات در ترشحات و اندازه آنها ممکن است پس از مصرف قرص اورژانسی رخ دهد.
۴. **دردها و کمردرد**: ممکن است دردها و کمردرد معمولی دوره پریودی شما تغییر کنند.
تغییرات در دوره پریودی پس از مصرف قرص اورژانسی معمولاً مؤقت و معکوس هستند و در دورههای پریودی بعدی به نرمال بازمیگردند. اگر از مصرف قرص اورژانسی گذشته و تاخیر در دوره پریودی داشتهاید، ممکن است از یک آزمون بارداری برای اطمینان بیشتر استفاده کنید.
اگر تغییرات در دوره پریودی یا علائم دیگری که نگران کننده هستند را تجربه میکنید، بهتر است با پزشک خود مشورت کنید تا همه امکانات مورد نیاز برای سلامتی و بهداشت جنسی شما بررسی شوند.